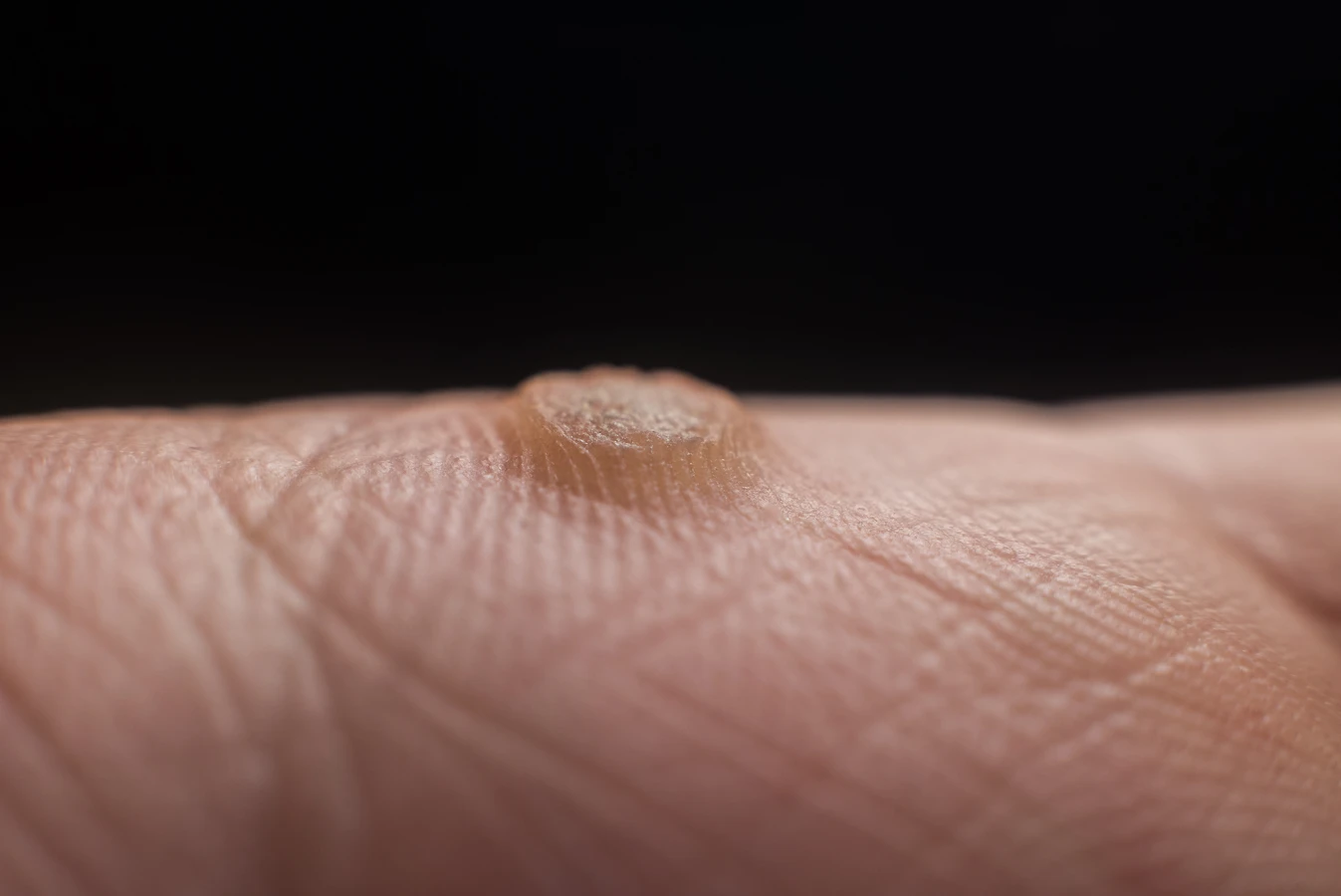
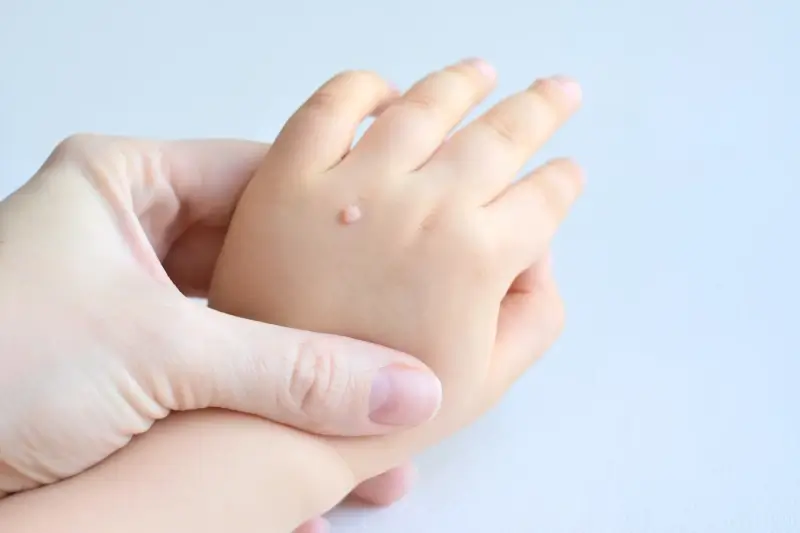
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, od dłoni i stóp po twarz i okolice narządów płciowych. Ich obecność często budzi niepokój i pytania o pochodzenie. Kluczową przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego, potocznie nazywany HPV (Human Papillomavirus).
Wirus HPV istnieje w wielu odmianach, a niektóre z nich są odpowiedzialne za powstawanie kurzajek. Infekcja zazwyczaj następuje poprzez bezpośredni kontakt z wirusem, który może znajdować się na powierzchni skóry osoby zainfekowanej lub na przedmiotach, z którymi miała ona kontakt. Wirus ten jest wyjątkowo odporny i potrafi przetrwać w środowisku przez długi czas, zwłaszcza w wilgotnych i ciepłych miejscach, takich jak baseny, sauny czy szatnie.
Po wniknięciu do organizmu, wirus HPV atakuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania. To właśnie nadmierny rozrost komórek jest widoczny jako charakterystyczna brodawka. Okres inkubacji od momentu zakażenia do pojawienia się pierwszej kurzajki może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus rozwija się w ukryciu, zanim jeszcze uwidocznią się pierwsze symptomy.
Ważnym aspektem jest również fakt, że nasz układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub stresu, są bardziej podatne na zakażenie i rozwój kurzajek. W takich przypadkach wirus może łatwiej się namnażać, a organizm ma mniejsze szanse na jego skuteczne zwalczenie.
Jakie czynniki środowiskowe i nawyki sprzyjają pojawianiu się kurzajek?
Oprócz bezpośredniego kontaktu z wirusem HPV, istnieje szereg czynników środowiskowych i indywidualnych nawyków, które znacząco zwiększają ryzyko rozwoju kurzajek. Zrozumienie tych zależności jest kluczowe dla profilaktyki i skutecznego zapobiegania nawrotom choroby. Wilgotne i ciepłe środowiska stanowią idealne warunki do przetrwania i rozwoju wirusa.
Miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, siłownie, a także wspólne prysznice i szatnie, są prawdziwymi wylęgarniami wirusa brodawczaka ludzkiego. Chodzenie boso w tych miejscach naraża stopy na bezpośredni kontakt z wirusem obecnym na podłogach czy matach. Dlatego też noszenie obuwia ochronnego w takich lokalizacjach jest niezwykle ważne.
Nawyk obgryzania paznokci lub skórek wokół nich, a także częste dotykanie twarzy brudnymi rękami, stwarza drogi dla wirusa do wniknięcia do organizmu. Mikrourazy na skórze, nawet te niewielkie, mogą stać się bramą dla wirusa HPV. Podobnie, częste skaleczenia, zadrapania czy otarcia, zwłaszcza u dzieci, zwiększają podatność na infekcję.
Warto również zwrócić uwagę na noszenie obcisłego obuwia, które może powodować otarcia i mikrouszkodzenia skóry stóp, ułatwiając wirusowi wnikanie. Nadmierne pocenie się stóp, czyli hiperhydroza, również sprzyja rozwojowi kurzajek, tworząc wilgotne środowisko sprzyjające namnażaniu się wirusa.
Kolejnym istotnym czynnikiem jest osłabiony układ odpornościowy. Osoby cierpiące na choroby przewlekłe, takie jak cukrzyca, HIV/AIDS, choroby autoimmunologiczne, a także osoby przyjmujące leki immunosupresyjne po przeszczepach, są znacznie bardziej narażone na infekcje wirusowe, w tym na HPV. Stres, przemęczenie i niedobory żywieniowe również mogą negatywnie wpływać na funkcjonowanie układu immunologicznego, zwiększając podatność na zakażenie.
Rola układu odpornościowego w walce z wirusem wywołującym kurzajki
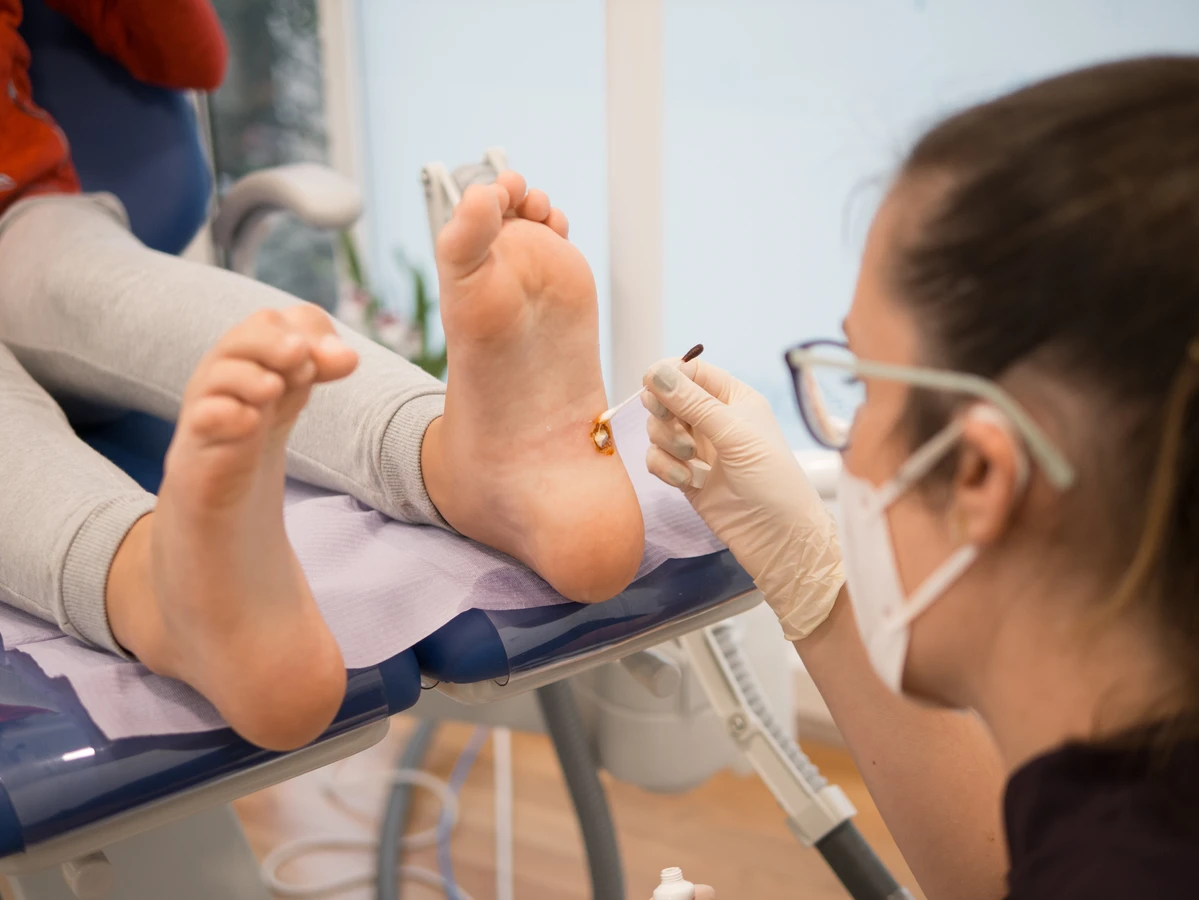
Komórki odpornościowe, takie jak limfocyty T i B, aktywnie poszukują zainfekowanych komórek i próbują je zniszczyć. W idealnych warunkach układ odpornościowy jest w stanie skutecznie zwalczyć infekcję wirusową, co prowadzi do samoistnego zaniku kurzajek. Wiele osób doświadcza właśnie takiego scenariusza, gdzie ich organizm samodzielnie radzi sobie z wirusem w ciągu kilku miesięcy lub lat.
Jednakże, skuteczność tej odpowiedzi immunologicznej może być znacząco osłabiona przez różne czynniki. Osoby z obniżoną odpornością, spowodowaną na przykład chorobami autoimmunologicznymi, infekcjami wirusowymi (jak HIV), czy też stosowaniem terapii immunosupresyjnych (np. po przeszczepach narządów), mają znacznie większe trudności w zwalczaniu wirusa HPV. W takich przypadkach wirus może namnażać się swobodniej, prowadząc do powstania licznych i trudnych do leczenia kurzajek.
Przewlekły stres, niedobory żywieniowe, brak snu oraz ogólne przemęczenie organizmu również mogą negatywnie wpływać na funkcjonowanie układu odpornościowego. Kiedy organizm jest osłabiony, jego zdolność do skutecznej walki z infekcjami maleje. Dlatego też utrzymanie zdrowego stylu życia, zbilansowana dieta, odpowiednia ilość snu i redukcja stresu są kluczowe nie tylko dla ogólnego stanu zdrowia, ale również dla wzmocnienia naturalnej odporności na infekcje wirusowe, w tym na te powodujące kurzajki.
W jaki sposób wirus brodawczaka ludzkiego prowadzi do powstawania kurzajek?
Wirus brodawczaka ludzkiego (HPV) jest bezpośrednim sprawcą powstawania kurzajek, znanych medycznie jako brodawki. Proces ten rozpoczyna się od momentu, gdy wirus wniknie do organizmu, najczęściej poprzez drobne uszkodzenia skóry, takie jak skaleczenia, zadrapania czy otarcia. Wirus wykorzystuje te mikrouszkodzenia jako drogę wejścia do warstwy naskórka.
Po przedostaniu się do komórek naskórka, wirus HPV zaczyna się namnażać. Wirus infekuje keratynocyty, czyli podstawowe komórki budujące naskórek, przejmując nad nimi kontrolę i zmuszając je do nieprawidłowego, przyspieszonego podziału. To właśnie ten nadmierny i chaotyczny rozrost komórek naskórka jest widoczny na powierzchni skóry jako charakterystyczna, często grudkowata lub nierówna zmiana – kurzajka.
Różne typy wirusa HPV wywołują różne rodzaje kurzajek. Niektóre typy wirusa HPV są odpowiedzialne za powstawanie brodawek zwykłych, które najczęściej pojawiają się na dłoniach i palcach. Inne typy mogą powodować brodawki stóp, tak zwane kurzajki podeszwowe, które są często bolesne ze względu na ucisk podczas chodzenia. Jeszcze inne odmiany wirusa HPV mogą prowadzić do powstawania brodawek płaskich, które są zazwyczaj mniejsze i gładsze, a także do brodawek na narządach płciowych (kłykciny kończyste), które wymagają specjalistycznego leczenia.
Czas od zakażenia wirusem HPV do pojawienia się widocznej kurzajki, zwany okresem inkubacji, może być zmienny. Zazwyczaj trwa on od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus może być obecny w komórkach skóry, nie dając jeszcze żadnych widocznych objawów. W tym okresie osoba zakażona może nieświadomie przenosić wirusa na inne części ciała lub na inne osoby.
Ważne jest zrozumienie, że kurzajki są zakaźne. Oznacza to, że wirus może się rozprzestrzeniać poprzez bezpośredni kontakt z istniejącą kurzajką, a także przez dotykanie przedmiotów, które miały kontakt z zainfekowaną skórą, takich jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp. Z tego powodu, szczególnie w miejscach publicznych, należy zachować ostrożność i stosować zasady higieny.
Czynniki ryzyka zwiększające podatność na zakażenie wirusem HPV
Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na zakażenie wirusem brodawczaka ludzkiego (HPV) i tym samym sprzyjać powstawaniu kurzajek. Zrozumienie tych czynników pozwala na lepsze ukierunkowanie działań profilaktycznych i unikanie sytuacji, które mogą prowadzić do infekcji.
Jednym z kluczowych czynników ryzyka jest osłabiony układ odpornościowy. Osoby zmagające się z chorobami przewlekłymi, które wpływają na funkcjonowanie układu immunologicznego, takimi jak cukrzyca, choroby autoimmunologiczne (np. toczeń, reumatoidalne zapalenie stawów), HIV/AIDS, a także osoby przyjmujące leki immunosupresyjne po przeszczepach narządów, są znacznie bardziej narażone na infekcje wirusowe, w tym na HPV. W takich przypadkach organizm ma ograniczoną zdolność do skutecznego zwalczania wirusa, co sprzyja jego namnażaniu i rozwojowi kurzajek.
Długotrwały stres, przemęczenie, niedobory żywieniowe oraz brak odpowiedniej ilości snu również mogą negatywnie wpływać na siłę układu odpornościowego. Kiedy organizm jest zestresowany lub osłabiony, jego zdolność do obrony przed patogenami maleje, co czyni go bardziej podatnym na zakażenia wirusowe. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są również bardziej podatne na infekcje wirusowe.
Częste uszkodzenia skóry stanowią kolejną ważną grupę czynników ryzyka. Mikrourazy, takie jak skaleczenia, zadrapania, otarcia, a także problemy skórne takie jak egzema czy łuszczyca, tworzą otwarte „drzwi” dla wirusa HPV do wniknięcia do organizmu. Osoby, które często obgryzają paznokcie lub obgryzają skórki wokół nich, narażają skórę dłoni na liczne mikrouszkodzenia, co ułatwia wirusowi infekcję.
Środowisko, w którym przebywamy, odgrywa również znaczącą rolę. Wilgotne i ciepłe miejsca, takie jak baseny, sauny, siłownie, a także wspólne prysznice i szatnie, są idealnymi miejscami do przetrwania i rozprzestrzeniania się wirusa HPV. Chodzenie boso w takich miejscach zwiększa ryzyko kontaktu z wirusem obecnym na powierzchniach. Noszenie nieprzepuszczającego powietrza, ciasnego obuwia, które powoduje otarcia i nadmierne pocenie stóp, również może sprzyjać rozwojowi kurzajek podeszwowych.
Jakie są najczęstsze sposoby przenoszenia się wirusa powodującego kurzajki?
Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za powstawanie kurzajek, jest wysoce zakaźny i może przenosić się na różne sposoby. Kluczowe jest zrozumienie dróg transmisji, aby móc skutecznie zapobiegać infekcjom i rozprzestrzenianiu się wirusa. Najczęściej do zakażenia dochodzi poprzez bezpośredni kontakt ze skórą osoby zainfekowanej.
Dotyk bezpośredni jest podstawową drogą przenoszenia wirusa. Jeśli osoba ma kurzajkę, a my dotkniemy tej zmiany skórnej, a następnie dotkniemy własnej skóry, zwłaszcza jeśli jest ona uszkodzona (np. przez skaleczenie, zadrapanie, suchość), wirus może wniknąć do naszego organizmu. Podobnie, jeśli sami dotkniemy swojej kurzajki, możemy spowodować jej rozprzestrzenienie się na inne części naszego ciała. Jest to zjawisko znane jako autoinokulacja.
Przenoszenie wirusa może również nastąpić poprzez pośredni kontakt z zainfekowanymi przedmiotami, które mają kontakt ze skórą. Wirus HPV jest w stanie przetrwać na powierzchniach przez pewien czas, szczególnie w wilgotnym i ciepłym środowisku. Dlatego też miejsca publiczne, takie jak baseny, sauny, siłownie, szatnie, a nawet wspólne ręczniki, mogą stanowić źródło zakażenia. Chodzenie boso po podłogach w takich miejscach naraża stopy na kontakt z wirusem.
Narzędzia używane do pielęgnacji ciała, takie jak pilniki do paznokci, cążki czy pumeks, jeśli były używane przez osobę zainfekowaną i nie zostały odpowiednio zdezynfekowane, mogą stać się wektorem wirusa. Podobnie, wspólne używanie obuwia czy ręczników może prowadzić do przeniesienia wirusa.
W przypadku kurzajek zlokalizowanych w okolicach narządów płciowych (kłykciny kończyste), wirus przenosi się głównie drogą płciową, nawet jeśli nie ma widocznych zmian skórnych u jednego z partnerów. Wirus może znajdować się na skórze lub błonach śluzowych, które nie wykazują widocznych objawów infekcji.
Warto podkreślić, że wirus HPV jest bardzo powszechny, a większość osób w ciągu swojego życia ma kontakt z tym wirusem. Jednakże nie u każdego zakażenie prowadzi do powstania widocznych kurzajek. Kluczową rolę odgrywa tutaj stan układu odpornościowego danej osoby. Silny system immunologiczny potrafi skutecznie zwalczyć wirusa, zanim jeszcze zdąży on wywołać objawy.
Jakie są konsekwencje zakażenia wirusem HPV i powstawania kurzajek?
Powstawanie kurzajek, choć zazwyczaj niegroźne dla zdrowia, może wiązać się z pewnymi konsekwencjami, zarówno fizycznymi, jak i psychologicznymi. Zrozumienie potencjalnych skutków zakażenia wirusem HPV i obecności kurzajek pozwala na świadome podejście do problemu i podjęcie odpowiednich kroków.
Fizyczne konsekwencje związane z kurzajkami są zróżnicowane, w zależności od ich lokalizacji i liczby. Brodawki zlokalizowane na dłoniach i stopach mogą być nieestetyczne i powodować dyskomfort. Kurzajki podeszwowe, ze względu na ucisk podczas chodzenia, mogą stać się bolesne, utrudniając codzienne funkcjonowanie. W niektórych przypadkach mogą rozrastać się, tworząc grupy brodawek (mozaikowe kurzajki), które są trudniejsze do leczenia i mogą powodować znaczący dyskomfort.
Kurzajki na twarzy lub innych widocznych częściach ciała mogą wpływać na samoocenę i poczucie własnej wartości, zwłaszcza u dzieci i młodzieży. W rzadkich przypadkach niektóre typy wirusa HPV, które wywołują kurzajki, mogą być związane z wyższym ryzykiem rozwoju nowotworów, szczególnie w przypadku brodawek zlokalizowanych w okolicach narządów płciowych. Jednakże, większość typów HPV powodujących powszechne kurzajki na skórze nie jest onkogenna.
Psychologiczne aspekty związane z kurzajkami również nie powinny być bagatelizowane. Utrzymujące się zmiany skórne mogą prowadzić do poczucia wstydu, skrępowania i unikania sytuacji społecznych. Szczególnie trudne może być to dla dzieci, które mogą być wyśmiewane przez rówieśników. Strach przed zakażeniem innych osób lub rozprzestrzenieniem się wirusa może również powodować dodatkowy stres.
Kolejną konsekwencją może być trudność w leczeniu. Niektóre kurzajki są oporne na tradycyjne metody leczenia i wymagają wielokrotnych zabiegów lub zastosowania bardziej inwazyjnych metod. Nawroty kurzajek po leczeniu są również stosunkowo częste, co może być frustrujące dla pacjentów i wymagać długoterminowej obserwacji i profilaktyki.
Warto pamiętać, że kurzajki same w sobie zazwyczaj nie stanowią zagrożenia dla zdrowia, ale mogą być uciążliwe i wpływać na jakość życia. Dlatego też, w przypadku ich pojawienia się, warto skonsultować się z lekarzem, który dobierze odpowiednią metodę leczenia i doradzi w zakresie profilaktyki.
Czy kurzajki mogą same zniknąć bez leczenia farmakologicznego?
Tak, istnieje realna szansa, że kurzajki mogą samoistnie zniknąć bez konieczności interwencji medycznej czy stosowania leków. Ten proces jest ściśle powiązany z aktywnością układu odpornościowego organizmu. Kiedy wirus brodawczaka ludzkiego (HPV) wnika do komórek naskórka i powoduje ich nieprawidłowy rozrost, nasz system immunologiczny reaguje, próbując zwalczyć infekcję.
W wielu przypadkach, zwłaszcza u osób z silnym i sprawnym układem odpornościowym, organizm jest w stanie samodzielnie rozpoznać zainfekowane komórki i je zneutralizować. Komórki odpornościowe, takie jak limfocyty T, odgrywają kluczową rolę w tym procesie. Kiedy układ odpornościowy skutecznie zwalczy wirusa, nieprawidłowo namnażające się komórki naskórka przestają być pobudzane do wzrostu, a kurzajka stopniowo zanika. Proces ten może trwać od kilku tygodni do nawet kilku lat.
Częstość samoistnego zaniku kurzajek jest różna i zależy od wielu czynników, w tym od typu wirusa HPV, lokalizacji kurzajki, wieku pacjenta oraz ogólnego stanu jego zdrowia i odporności. U dzieci, których układ odpornościowy jest często bardziej aktywny, obserwuje się wyższy odsetek samoistnego ustępowania kurzajek niż u osób dorosłych. Warto również zauważyć, że kurzajki o mniejszej średnicy i te, które pojawiły się niedawno, mają większą szansę na samoistne zniknięcie.
Jednakże, poleganie wyłącznie na samoistnym zaniku kurzajek nie zawsze jest najlepszym rozwiązaniem. Po pierwsze, proces ten może być długotrwały, a kurzajki mogą być uciążliwe, bolesne lub nieestetyczne w tym czasie. Po drugie, w okresie oczekiwania na samoistne ustąpienie, istnieje ryzyko rozprzestrzenienia się wirusa na inne części ciała lub zakażenia innych osób. Co więcej, niektóre typy wirusa HPV mogą być bardziej oporne na reakcję immunologiczną, a kurzajki mogą utrzymywać się przez długi czas.
Dlatego też, mimo możliwości samoistnego zaniku, w wielu przypadkach zaleca się konsultację z lekarzem lub dermatologiem. Specjalista może ocenić sytuację, doradzić w kwestii potencjalnego ryzyka i zaproponować skuteczne metody leczenia, które przyspieszą proces usuwania kurzajek i zminimalizują ryzyko powikłań czy nawrotów.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek?
Chociaż kurzajki często nie są groźne, istnieją sytuacje, w których konsultacja z lekarzem, zazwyczaj dermatologiem, staje się wręcz konieczna. Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec powikłaniom i przyspieszyć proces zdrowienia. Zrozumienie, kiedy zasięgnąć porady medycznej, jest kluczowe dla właściwego zarządzania tym problemem.
Jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak twarz, okolice narządów płciowych lub w miejscach, które są trudne do samodzielnego zaobserwowania i pielęgnacji, wizyta u lekarza jest zdecydowanie wskazana. Kurzajki na twarzy mogą być nieestetyczne i wpływać na samoocenę, a te w okolicach intymnych mogą być objawem infekcji przenoszonej drogą płciową i wymagać specjalistycznego leczenia, aby wykluczyć inne schorzenia.
Kolejnym sygnałem alarmowym jest bardzo szybkie rozprzestrzenianie się kurzajek lub ich nagłe pojawienie się w dużej liczbie. Może to świadczyć o obniżonej odporności organizmu i wymagać dalszej diagnostyki w celu ustalenia przyczyny osłabienia układu immunologicznego. Osoby z chorobami przewlekłymi, takimi jak cukrzyca, choroby autoimmunologiczne, czy osoby przyjmujące leki immunosupresyjne, powinny szczególnie uważać i konsultować wszelkie nowe zmiany skórne z lekarzem.
Jeśli kurzajki są bolesne, krwawią, zmieniają kolor, kształt lub zaczynają ropieć, nie należy zwlekać z wizytą u specjalisty. Takie objawy mogą świadczyć o nadkażeniu bakteryjnym lub innych komplikacjach, które wymagają natychmiastowej interwencji medycznej. Ból podczas chodzenia spowodowany kurzajkami podeszwowymi również jest wskazaniem do konsultacji, ponieważ lekarz może zaproponować metody łagodzące dolegliwości.
Warto również skonsultować się z lekarzem, jeśli domowe metody leczenia kurzajek okazują się nieskuteczne po kilku tygodniach stosowania. Czasami potrzebne jest bardziej zaawansowane leczenie, takie jak krioterapia, elektrokoagulacja, laseroterapia lub zastosowanie silniejszych preparatów chemicznych, które są dostępne wyłącznie na receptę lub wykonywane w gabinecie lekarskim. Lekarz pomoże wybrać najbezpieczniejszą i najskuteczniejszą metodę leczenia.
Wreszcie, jeśli istnieje jakiekolwiek wątpliwość co do tego, czy dana zmiana skórna jest rzeczywiście kurzajką, zawsze lepiej skonsultować się z lekarzem. Istnieje wiele innych zmian skórnych, które mogą przypominać kurzajki, a ich niewłaściwe leczenie może być szkodliwe. Profesjonalna diagnoza jest kluczowa dla skutecznego i bezpiecznego leczenia.