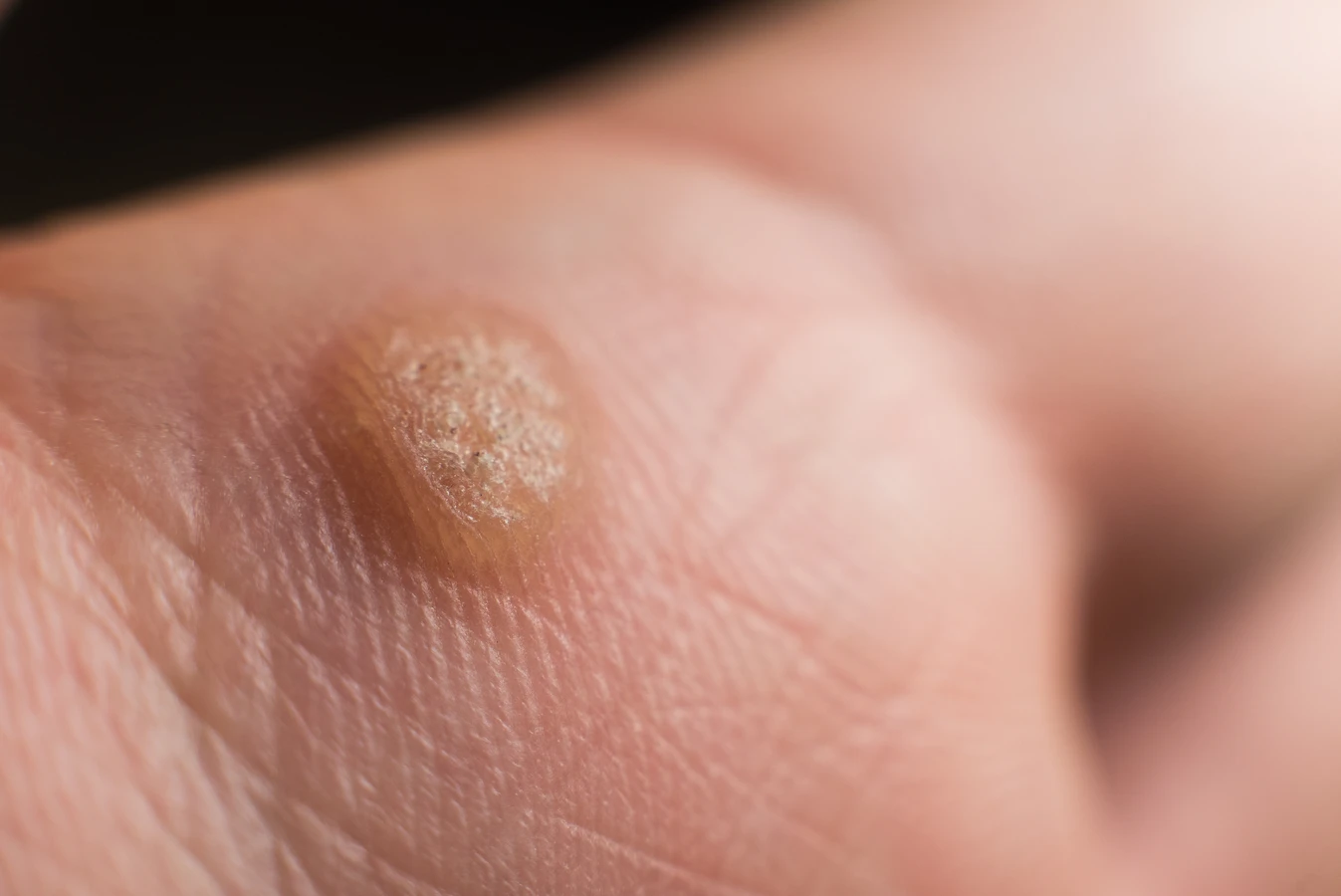
Pytanie „Jak wygląda korzeń kurzajki?” może być dla wielu zagadkowe, ponieważ potoczna nazwa „kurzajka” odnosi się do brodawki, czyli zmiany skórnej wywołanej przez wirusa brodawczaka ludzkiego (HPV). Sama brodawka, która jest widoczna na powierzchni skóry, nie posiada korzenia w biologicznym sensie tego słowa, jak na przykład roślina. Termin „korzeń kurzajki” jest więc metaforą, sugerującą głębsze, ukryte w tkankach źródło problemu, które utrzymuje zmianę. Chcąc zrozumieć, jak wygląda to, co potocznie nazywamy „korzeniem kurzajki”, musimy zagłębić się w patofizjologię infekcji HPV. W rzeczywistości nie ma fizycznego korzenia, który można by wyrwać, jak w przypadku chwastów. Zamiast tego, mamy do czynienia z wirusem, który infekuje komórki naskórka, powodując ich niekontrolowany rozrost. To właśnie ten rozrost komórkowy, zainicjowany przez wirusa, tworzy widoczną brodawkę. Dlatego w kontekście medycznym mówimy o zmianie wirusowej, a nie o strukturze korzeniowej.
Zrozumienie tej metafory jest kluczowe, aby właściwie podejść do leczenia. Brak widocznego „korzenia” sprawia, że wiele osób szuka metod, które „wyciągną” problem od podstaw. W praktyce oznacza to konieczność zniszczenia zainfekowanych komórek na tyle głęboko, aby wyeliminować wirusa lub jego aktywność w danym miejscu. Dlatego terapie często skupiają się na usunięciu całej objętej infekcją tkanki. Niektóre metody, jak krioterapia czy elektrokoagulacja, działają właśnie na zasadzie zniszczenia komórek na pewnej głębokości. Powierzchowne usunięcie zmiany bez dotknięcia zainfekowanych głębszych warstw naskórka może prowadzić do nawrotów, co dodatkowo wzmacnia obraz „korzenia” – niewidocznej części problemu, która pozostaje i odradza zmianę. Warto więc pamiętać, że mówiąc o „korzeniu kurzajki”, mówimy o ukrytej w skórze tkance zainfekowanej przez wirusa HPV, a nie o strukturze anatomicznej.
Głębokie spojrzenie na strukturę kurzajki i jej ukryte źródła
Aby odpowiedzieć na pytanie, jak wygląda „korzeń kurzajki” w kontekście medycznym, musimy zrozumieć, że kurzajka, czyli brodawka, jest wynikiem infekcji wirusem brodawczaka ludzkiego (HPV). Wirus ten atakuje komórki naskórka, powodując ich nadmierne namnażanie. To, co widzimy na powierzchni skóry, to skupisko tych przerośniętych komórek, często z charakterystycznymi punktowymi naciekami, które potocznie nazywane są „żyłkami” lub „korzeniami”. Nie są to jednak naczynia krwionośne w tradycyjnym rozumieniu, lecz zamknięte w naskórku naczynia włosowate, które uległy przekrwieniu i rozszerzeniu w wyniku procesu zapalnego i proliferacji komórek. Te drobne struktury mogą nadawać kurzajce ciemniejszy wygląd w jej centrum i są często punktem odniesienia przy próbach samodzielnego usuwania zmian.
Sama brodawka ma nieregularną, chropowatą powierzchnię, która może przybierać różne kolory – od cielistego, przez białawy, aż po ciemnobrązowy lub czarny, zwłaszcza gdy ulegnie uszkodzeniu lub krwawieniu. Wielkość kurzajek jest bardzo zróżnicowana, od drobnych, ledwo widocznych zmian, po większe narośla. W przypadku brodawek na stopach, zwanych kurzajkami podeszwowymi, nacisk podczas chodzenia może powodować, że zagłębiają się one w skórę, tworząc wrażenie „korzenia” wbijającego się głęboko w tkankę. Te zmiany często są bolesne i trudne do leczenia, ponieważ ich powierzchnia jest wygładzona przez nacisk, a „korzenie” są głęboko osadzone w warstwach skóry właściwej, co utrudnia ich usunięcie.
Kluczowe w zrozumieniu „korzenia kurzajki” jest świadomość, że wirus HPV infekuje głębsze warstwy naskórka, a nawet może sięgać warstwy podstawnej. To właśnie tam wirus replikuje się i inicjuje patologiczny proces rozrostu komórek. Dlatego nawet po skutecznym usunięciu widocznej części brodawki, jeśli nie zniszczy się wszystkich zainfekowanych komórek, istnieje ryzyko nawrotu. „Korzeń” w tym ujęciu to właśnie ta głęboko osadzona tkanka wirusowa, która jest niewidoczna gołym okiem, ale stanowi o sile i uporczywości zmiany.
Kwestia usunięcia kurzajki z uwzględnieniem jej głębokiej obecności
Usunięcie kurzajki, czyli potocznego „korzenia”, wymaga metody, która dotrze do zainfekowanych komórek i je zniszczy. Wiele domowych sposobów opiera się na założeniu, że można „wyciągnąć” lub „wypalić” zmianę, jednak często są one nieskuteczne lub prowadzą do powikłań. Ważne jest, aby zrozumieć, że kurzajka to nie pojedyncza narośl, ale efekt działania wirusa w skórze. Dlatego skuteczne leczenie powinno skupiać się na eliminacji całego zainfekowanego obszaru. Lekarze dermatolodzy dysponują różnymi metodami, które pozwalają na skuteczne pozbycie się kurzajki, uwzględniając jej potencjalną głębokość.
Jedną z najczęściej stosowanych metod jest krioterapia, polegająca na zamrażaniu brodawki ciekłym azotem. Niska temperatura niszczy zainfekowane komórki, prowadząc do ich obumarcia i stopniowego złuszczania. Zabieg ten może wymagać kilku powtórzeń, aby skutecznie dotrzeć do głębszych warstw, gdzie „ukrywa się” wirus. Inną popularną metodą jest elektrokoagulacja, która wykorzystuje prąd elektryczny do wypalenia zmiany. Jest to zabieg skuteczny, ale może być nieco bolesny i wymaga odpowiedniego znieczulenia. W przypadku trudnych do usunięcia lub rozległych zmian, lekarz może zdecydować o wycięciu chirurgicznym, które pozwala na precyzyjne usunięcie całej zmiany wraz z potencjalnym „korzeniem”.
Na rynku dostępne są również preparaty miejscowe, zawierające substancje keratolityczne, które pomagają w rozpuszczaniu zrogowaciałej tkanki kurzajki. Mogą one być stosowane w domu, ale wymagają regularności i cierpliwości. Należy jednak pamiętać, że ich skuteczność zależy od głębokości i rodzaju kurzajki. Ważne jest, aby przed zastosowaniem jakiejkolwiek metody skonsultować się z lekarzem, który pomoże dobrać najodpowiedniejsze leczenie i oceni, jak głęboko sięga problem. Samodzielne próby „wyrywania” czy „wycinania” kurzajek mogą prowadzić do infekcji, blizn i nawrotów, ponieważ nie eliminuje się źródła problemu, czyli wirusa.
Różnorodne odmiany kurzajek i ich wygląd powierzchni
Kurzajki, mimo że mają wspólną przyczynę wirusową, potrafią przybierać bardzo różne formy, co wpływa na ich wygląd powierzchniowy i sposób, w jaki postrzegamy ich „korzeń”. Najczęściej spotykane są brodawki zwykłe, które charakteryzują się twardą, szorstką powierzchnią, często z drobnymi czarnymi kropkami widocznymi w zrogowaciałej warstwie. Te kropki to zatrzymane i zakrzepłe naczynia krwionośne, które odżywiają zmianę. Często pojawiają się na palcach, dłoniach i łokciach. Ich „korzeń” w tym przypadku jest głęboko osadzony w naskórku, co sprawia, że są uporczywe i trudne do usunięcia.
Innym rodzajem są brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ciągły nacisk podczas chodzenia powoduje, że te kurzajki rosną do wewnątrz, a nie na zewnątrz. Ich powierzchnia może być gładka i pokryta zrogowaciałą skórą, co utrudnia ich identyfikację. Często są one bardzo bolesne, a ich „korzeń” może sięgać głęboko w skórę właściwą, utrudniając leczenie. Zdarza się, że kurzajki podeszwowe tworzą mozaiki, czyli grupy połączonych ze sobą brodawek, które wyglądają jak jeden duży, bolesny obszar. Ich głębokie wrastanie sprawia, że próby ich samodzielnego usuwania są zazwyczaj nieskuteczne i mogą prowadzić do powstania blizn.
Brodawki płaskie są mniejsze i bardziej gładkie, często pojawiają się na twarzy, szyi i grzbietach dłoni. Mają płaski, lekko wypukły kształt i mogą być cieliste, różowe lub brązowawe. Chociaż zazwyczaj są mniej bolesne, mogą być trudne do usunięcia ze względu na ich płaską formę i tendencję do grupowania się. Wreszcie, brodawki nitkowate, zwane także palczastymi, charakteryzują się wydłużonym, cienkim kształtem i zazwyczaj pojawiają się na twarzy, szyi i powiekach. Ich szybki wzrost i specyficzny wygląd sprawiają, że są one łatwiej rozpoznawalne, ale również wymagają uwagi, aby uniknąć rozprzestrzeniania się.
Praktyczne podejście do leczenia kurzajek i ich niewidocznych aspektów
Leczenie kurzajek, niezależnie od ich formy, wymaga cierpliwości i konsekwencji, ponieważ w grę wchodzi eliminacja wirusa HPV z zainfekowanych komórek. Kluczem do sukcesu jest zrozumienie, że kurzajka to nie tylko widoczna zmiana, ale także proces toczący się w głębszych warstwach skóry. Dlatego tak ważne jest, aby nie ograniczać się do powierzchownego traktowania problemu, a skupić się na metodach, które działają na przyczynę, czyli na usunięciu zainfekowanej tkanki. W tym kontekście, mówiąc o „korzeniu kurzajki”, mamy na myśli właśnie te głębsze, niewidoczne elementy infekcji.
Wśród skutecznych metod leczenia, oprócz wspomnianych wcześniej krioterapii i elektrokoagulacji, warto wymienić terapię laserową. Laser może być precyzyjnie skierowany na tkankę brodawki, niszcząc ją i zamykając naczynia krwionośne, które ją odżywiają. Jest to metoda często wybierana w przypadku trudnych do usunięcia kurzajek, zwłaszcza na delikatnych obszarach. Alternatywnie, lekarze mogą przepisywać leki zawierające kwasy, takie jak kwas salicylowy czy kwas trójchlorooctowy, które mają działanie keratolityczne i pomagają w stopniowym usuwaniu zrogowaciałej tkanki. Stosowanie tych preparatów wymaga ostrożności, aby nie uszkodzić zdrowej skóry wokół brodawki.
Współczesna medycyna oferuje również metody immunoterapii, które polegają na stymulacji układu odpornościowego do walki z wirusem HPV. Mogą to być preparaty stosowane miejscowo lub w formie zastrzyków. Terapia ta jest szczególnie skuteczna w przypadku rozległych zmian lub nawracających kurzajek. Pamiętajmy, że każda kurzajka jest inna i wymaga indywidualnego podejścia. Dlatego najważniejszym pierwszym krokiem jest konsultacja z lekarzem dermatologiem, który oceni zmianę, postawi diagnozę i zaproponuje najlepszą strategię leczenia, uwzględniającą specyfikę danej kurzajki i jej potencjalnie głębokie „korzenie”.
Znaczenie profesjonalnej oceny kurzajki i jej niewidocznych komponentów
Zrozumienie, jak wygląda „korzeń kurzajki”, jest kluczowe, aby podjąć odpowiednie kroki w kierunku jej leczenia. Jak już wielokrotnie podkreślano, termin „korzeń” jest metaforyczny i odnosi się do głębiej położonych, zainfekowanych przez wirusa komórek naskórka. W praktyce oznacza to, że nawet jeśli widoczna część brodawki zostanie usunięta, wirus może nadal pozostać w skórze, prowadząc do nawrotów. Dlatego tak ważne jest, aby nie lekceważyć żadnej zmiany skórnej i w razie wątpliwości skonsultować się z lekarzem.
Profesjonalna ocena przez dermatologa pozwala na prawidłowe zdiagnozowanie kurzajki i odróżnienie jej od innych zmian skórnych, które mogą wymagać innego leczenia. Lekarz może ocenić głębokość zmiany, jej rozległość oraz potencjalne ryzyko powikłań. Dzięki temu możliwe jest dobranie najskuteczniejszej metody terapeutycznej. W przypadku brodawek podeszwowych, które często głęboko wrastają w skórę, lekarz może zastosować specjalistyczne narzędzia lub metody, które zapewnią skuteczne usunięcie całej zainfekowanej tkanki, zapobiegając bólowi i nawrotom. Odpowiednie podejście do leczenia może obejmować:
- Precyzyjne usunięcie zainfekowanej tkanki
- Zastosowanie metod niszczących wirusa w głębszych warstwach skóry
- Zapobieganie powstawaniu blizn i przebarwień
- Monitorowanie procesu gojenia i zapobieganie nawrotom
Ważne jest, aby pamiętać, że kurzajki mogą być zaraźliwe, dlatego należy zachować ostrożność w miejscach publicznych, takich jak baseny czy siłownie. Unikanie dzielenia się ręcznikami i obuwiem, a także dbanie o higienę skóry, może pomóc w zapobieganiu rozprzestrzenianiu się wirusa. Profesjonalna ocena pozwala również na edukację pacjenta w zakresie profilaktyki i postępowania w przypadku pojawienia się nowych zmian. W ten sposób można kompleksowo zarządzać problemem kurzajek, minimalizując ich negatywny wpływ na zdrowie i samopoczucie.
Kryteria diagnostyczne i różnicowanie brodawek od innych zmian skórnych
Dokładne zrozumienie, jak wygląda „korzeń kurzajki”, jest kluczowe nie tylko dla skutecznego leczenia, ale także dla prawidłowej diagnozy. Wiele zmian skórnych może przypominać brodawki, dlatego niezbędna jest fachowa ocena, aby uniknąć błędnego leczenia. Dermatolog dysponuje narzędziami i wiedzą, aby odróżnić kurzajkę od innych, potencjalnie groźniejszych schorzeń, takich jak łagodne lub złośliwe nowotwory skóry. Podstawą diagnostyki jest wywiad lekarski, podczas którego pacjent opisuje swoje dolegliwości, historię choroby oraz ewentualne czynniki ryzyka.
Następnie przeprowadzane jest badanie fizykalne, podczas którego lekarz dokładnie ogląda zmianę skórną, zwracając uwagę na jej wielkość, kształt, kolor, teksturę oraz lokalizację. Szczególnie ważne jest badanie dermatoskopowe, które pozwala na powiększenie obrazu zmiany i ocenę jej struktury wewnętrznej. W przypadku kurzajek, dermatoskop może uwidocznić charakterystyczne punkty naczyniowe, a także zrogowacenia, które są typowe dla tego rodzaju infekcji wirusowej. Warto zauważyć, że brak tych cech przy jednoczesnym występowaniu innych, niepokojących objawów, może sugerować inną diagnozę.
W sytuacjach wątpliwych, lekarz może zlecić dodatkowe badania, takie jak biopsja skóry. Polega ona na pobraniu niewielkiego fragmentu zmiany i przesłaniu go do badania histopatologicznego. Analiza mikroskopowa pozwala na jednoznaczne określenie charakteru komórek i potwierdzenie lub wykluczenie obecności wirusa HPV. Na podstawie wszystkich zebranych informacji, lekarz jest w stanie postawić precyzyjną diagnozę i zalecić odpowiednie leczenie, uwzględniając specyfikę danej zmiany i jej ewentualny „korzeń”, czyli głębokość zainfekowania tkanki.
Zapobieganie nawrotom kurzajek i długoterminowa perspektywa leczenia
Skuteczne leczenie kurzajki to nie tylko pozbycie się widocznej zmiany, ale przede wszystkim zapobieganie jej nawrotom. Ponieważ kurzajka jest wywołana przez wirusa HPV, który może przetrwać w skórze przez długi czas, istnieje ryzyko, że brodawka pojawi się ponownie w tym samym miejscu lub w innej części ciała. Dlatego kluczowe jest zrozumienie, jak wygląda „korzeń kurzajki” w kontekście długoterminowym – jako ukryta, ale aktywna infekcja.
Po zakończeniu leczenia aktywnej zmiany, ważne jest, aby kontynuować profilaktykę. Obejmuje ona przede wszystkim dbanie o higienę skóry, unikanie kontaktu z potencjalnymi źródłami infekcji, a także wzmacnianie odporności organizmu. Stosowanie odpowiednich preparatów do pielęgnacji skóry, które pomagają utrzymać jej barierę ochronną, może zmniejszyć ryzyko ponownego zakażenia. W przypadku osób, które mają tendencję do nawrotów kurzajek, lekarz może zalecić stosowanie miejscowych środków o działaniu profilaktycznym lub immunomodulującym.
Ważne jest również, aby zwracać uwagę na wszelkie nowe zmiany skórne i niezwłocznie zgłaszać je lekarzowi. Wczesne wykrycie i leczenie nowych brodawek znacząco zwiększa szanse na ich całkowite usunięcie i zapobieganie rozprzestrzenianiu się infekcji. Długoterminowa perspektywa leczenia kurzajek wymaga cierpliwości i konsekwencji, ale dzięki odpowiedniej opiece medycznej i profilaktyce, można skutecznie kontrolować ten problem i cieszyć się zdrową skórą. Pamiętajmy, że nawet po skutecznym leczeniu, wirus HPV może pozostać w organizmie, dlatego regularne kontrole dermatologiczne są wskazane dla osób z historią nawracających kurzajek.