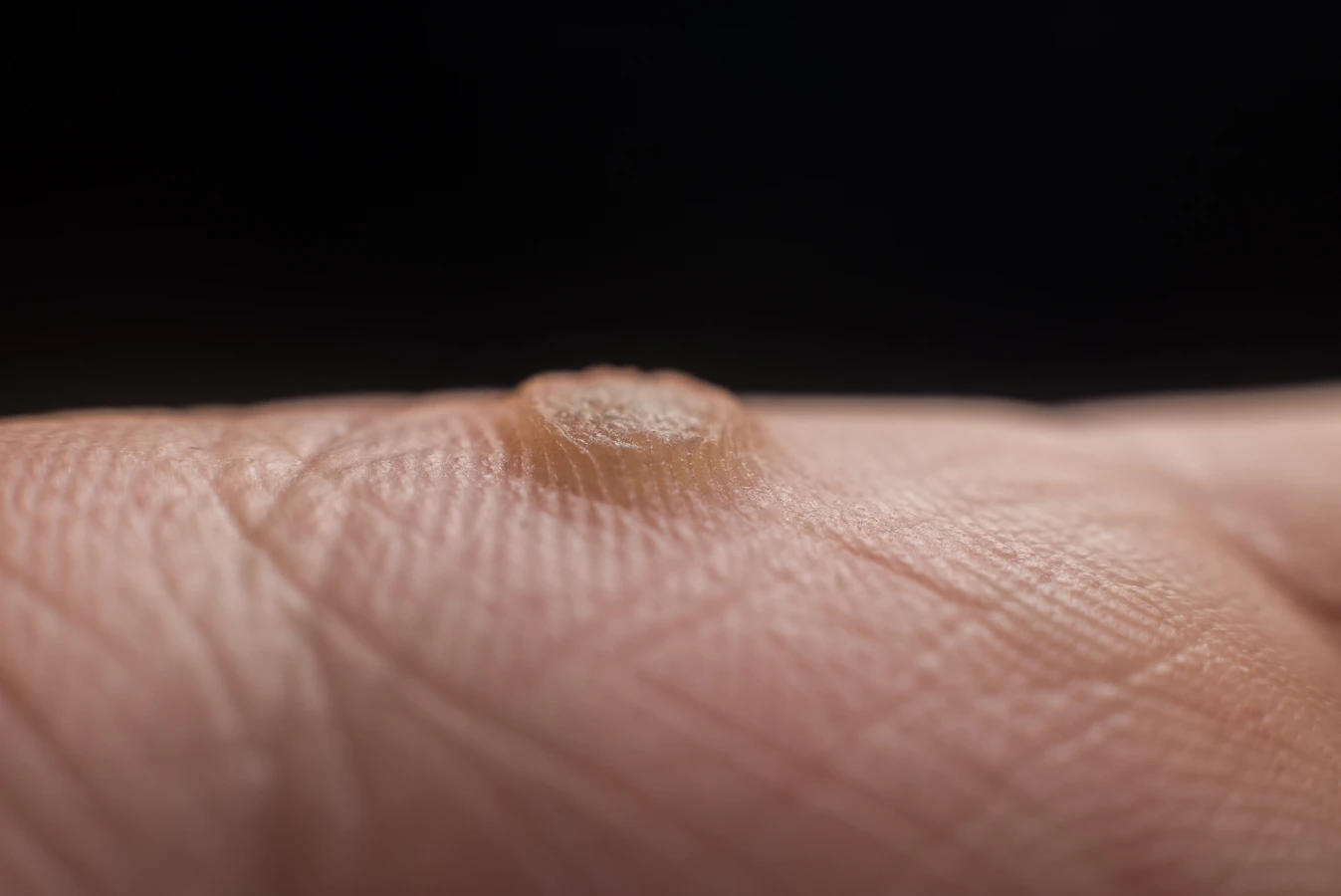
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć zazwyczaj nie są groźne dla zdrowia, bywają uciążliwe i estetycznie nieakceptowalne. Zrozumienie, od czego robią się kurzajki, jest kluczowe do ich skutecznego zapobiegania i leczenia. Głównym sprawcą ich powstawania są wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Warto wiedzieć, że istnieje ponad sto typów tego wirusa, a każdy z nich może wywoływać różne rodzaje brodawek, w zależności od miejsca infekcji i podatności organizmu. Zakażenie wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z przedmiotami, na których wirus przetrwał.
Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim pojawią się pierwsze widoczne zmiany skórne. Dlatego też często trudno jest wskazać dokładny moment i miejsce zakażenia. Wirus preferuje wilgotne i ciepłe środowiska, co sprawia, że miejsca takie jak baseny, sauny, siłownie czy szatnie są potencjalnymi źródłami infekcji. Szczególnie narażone są osoby z osłabionym układem odpornościowym, osoby często cierpiące na drobne skaleczenia czy otarcia naskórka, a także dzieci, których układ odpornościowy jest jeszcze w fazie rozwoju. Zrozumienie mechanizmu powstawania kurzajek jest pierwszym krokiem do skutecznego radzenia sobie z tym problemem.
Główne przyczyny powstawania kurzajek wirusowych i ich objawy
Główną i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wirus brodawczaka ludzkiego (HPV). Ten wszechobecny wirus przenosi się drogą kontaktową, co oznacza, że wystarczy bezpośredni kontakt skóry z osobą zakażoną, aby doszło do transmisji. Możliwe jest również zarażenie się poprzez kontakt z zanieczyszczonymi powierzchniami, takimi jak ręczniki, obuwie czy podłogi w miejscach publicznych, zwłaszcza tych o podwyższonej wilgotności. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy pęknięcia skóry, co ułatwia mu namnażanie się i prowadzi do rozwoju brodawki.
Objawy pojawienia się kurzajki są zazwyczaj charakterystyczne i łatwe do rozpoznania. Początkowo może pojawić się niewielka, twarda grudka o nierównej powierzchni, która stopniowo rośnie. Lokalizacja kurzajek jest bardzo zróżnicowana – najczęściej występują na dłoniach, palcach, stopach (gdzie mogą przybierać formę bolesnych kurzajek podeszwowych), ale także na twarzy, łokciach czy kolanach. Po bliższym przyjrzeniu można zauważyć drobne czarne punkciki wewnątrz brodawki, które są zakrzepłymi naczyniami krwionośnymi. Niektóre kurzajki mogą być gładkie, inne zaś bardzo szorstkie i kalafiorowate w dotyku. W zależności od typu wirusa HPV i lokalizacji, mogą być płaskie i nieznacznie wystawać ponad powierzchnię skóry, lub przybierać postać wyraźnie uwypuklonych narośli. W niektórych przypadkach kurzajki mogą być bolesne, szczególnie te zlokalizowane na stopach, gdzie są uciskane podczas chodzenia.
Jak łatwo zarazić się kurzajkami i jakie są drogi transmisji
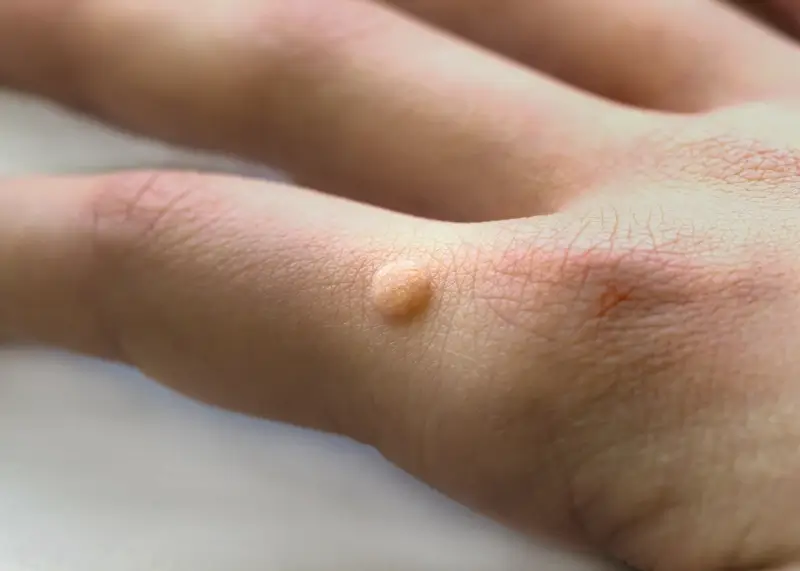
Warto zwrócić uwagę na fakt, że wirus HPV może być obecny na skórze nawet wtedy, gdy nie widać żadnych widocznych zmian. Osoba taka może nieświadomie zarażać innych. Dodatkowo, wirus może przenosić się z jednej części ciała na drugą u tej samej osoby. Na przykład, jeśli osoba podrapie kurzajkę na dłoni, a następnie dotknie innego miejsca na skórze, może tam dojść do nowej infekcji. Czynniki osłabiające barierę ochronną skóry, takie jak drobne skaleczenia, otarcia, ukąszenia owadów czy stany zapalne, znacząco zwiększają ryzyko zakażenia. Również nadmierna potliwość skóry, szczególnie na dłoniach i stopach, tworzy sprzyjające środowisko dla rozwoju wirusa.
Czynniki sprzyjające powstawaniu kurzajek u dorosłych i dzieci
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko rozwoju kurzajek, zarówno u dorosłych, jak i u dzieci. Jednym z kluczowych elementów jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych (np. po przeszczepach narządów) lub zakażonych wirusem HIV, są znacznie bardziej podatne na infekcje wirusem HPV i rozwój brodawek. Dzieci, których układ immunologiczny jest jeszcze w fazie rozwoju, również częściej zapadają na kurzajki, a ich organizm może mieć trudności z efektywnym zwalczaniem wirusa.
Innym ważnym czynnikiem jest nawracające uszkodzenie naskórka. Drobne skaleczenia, otarcia, zadrapania, a nawet miejsca po ukąszeniach owadów stanowią „furtkę” dla wirusa, ułatwiając mu wniknięcie w głąb skóry. Osoby, które często mają kontakt z wodą lub pracują w wilgotnym środowisku (np. pracownicy gastronomii, fryzjerzy, osoby sprzątające), mają uszkodzoną barierę ochronną skóry, co zwiększa podatność na infekcję. Szczególnie narażone są dłonie i stopy, gdzie skóra jest cieńsza i bardziej narażona na uszkodzenia. Dodatkowo, noszenie ciasnego obuwia, zwłaszcza tego, które nie przepuszcza powietrza, może prowadzić do nadmiernego pocenia się stóp, co sprzyja rozwojowi wirusów.
Jakie są najczęstsze lokalizacje kurzajek i ich charakterystyczne cechy
Kurzajki mogą pojawić się praktycznie w każdym miejscu na ciele, jednak pewne lokalizacje są zdecydowanie częstsze niż inne. Najpowszechniej występują na dłoniach i palcach. Mogą przyjmować formę pojedynczych, twardych, brodawkowatych zmian, często o szorstkiej powierzchni, które mogą być mylone z odciskami. Charakterystyczne dla kurzajek dłoniowych jest często występowanie licznych, drobnych czarnych kropeczek widocznych wewnątrz zmiany, które są zatrzymanymi naczyniami krwionośnymi. Mogą być płaskie lub lekko wypukłe.
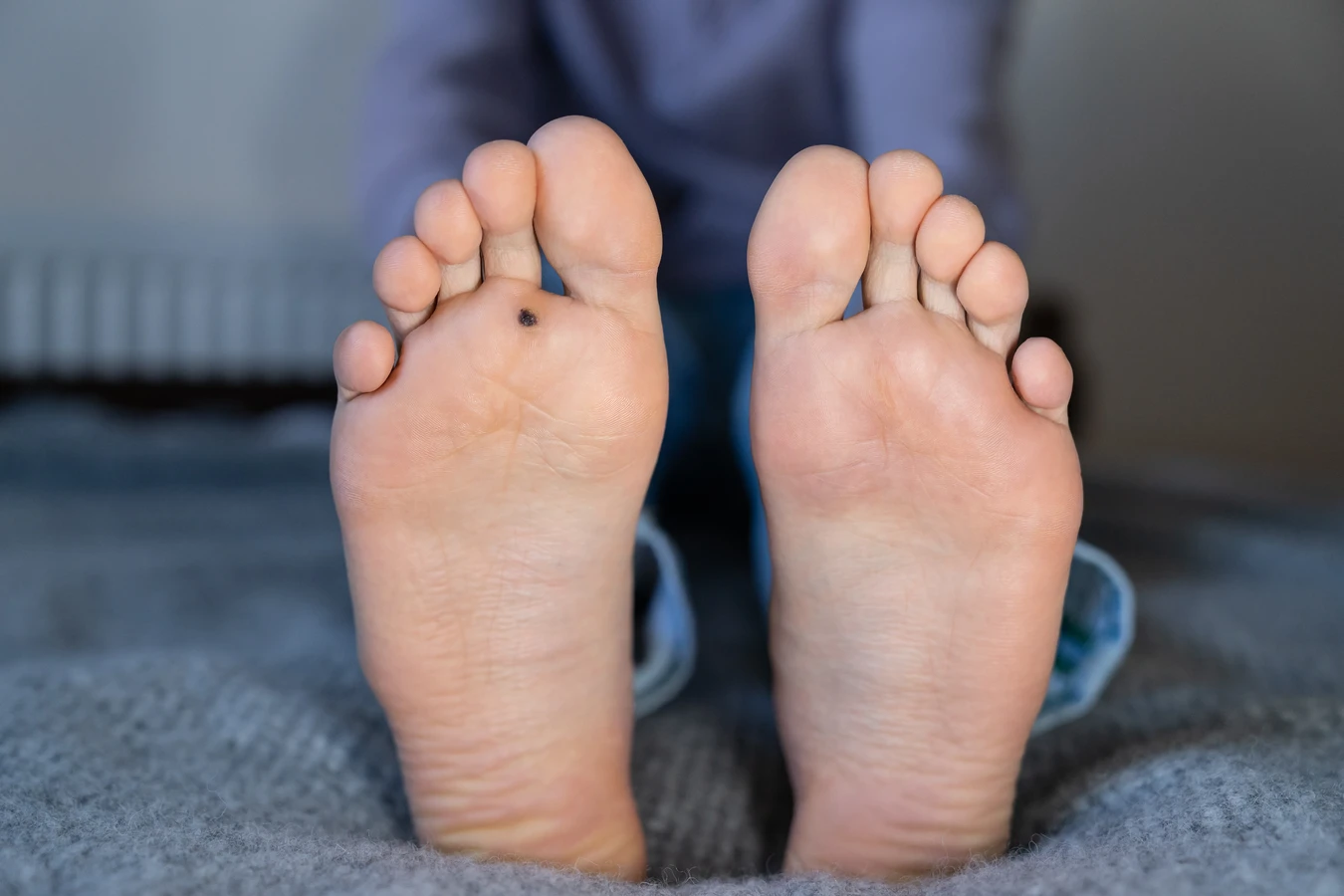
Na stopach kurzajki przyjmują szczególną formę – są to tzw. kurzajki podeszwowe. Ze względu na nacisk podczas chodzenia, często nie wyrastają na zewnątrz, lecz wnikają do głębszych warstw skóry, co sprawia, że są bolesne i przypominają odciski. Zazwyczaj mają wyraźnie zarysowaną, ciemną obwódkę i mogą być pokryte zrogowaciałym naskórkiem. Powierzchnia takich kurzajek jest często szorstka i nierówna. Na łokciach i kolanach kurzajki mogą być bardziej płaskie i gładkie, czasami przyjmując kształt niewielkich guzków. Na twarzy, zwłaszcza w okolicy nosa i ust, mogą pojawiać się kurzajki płaskie, o cielistym lub lekko zaróżowionym zabarwieniu, które mogą być trudniejsze do odróżnienia od innych zmian skórnych. Okolica genitaliów jest miejscem, gdzie wirus HPV może wywoływać tzw. kłykciny kończyste, które są specyficznym rodzajem brodawek przenoszonych drogą płciową.
Czy kurzajki są zaraźliwe i jak można zapobiegać ich rozprzestrzenianiu
Tak, kurzajki są zaraźliwe. Jak już wcześniej wspomniano, są one wywoływane przez wirusy HPV, które łatwo przenoszą się z osoby na osobę. Zrozumienie tej zaraźliwości jest kluczowe dla zapobiegania dalszemu rozprzestrzenianiu się infekcji. Najlepszym sposobem na uniknięcie zarażenia jest unikanie bezpośredniego kontaktu z widocznymi kurzajkami u innych osób. Dotyczy to również dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, golenie czy obuwie.
W miejscach publicznych, szczególnie tam, gdzie ryzyko kontaktu z wirusem jest podwyższone (baseny, siłownie, sauny), zaleca się stosowanie obuwia ochronnego, np. klapek. Dbając o higienę osobistą, należy również zwracać uwagę na stan skóry. Wszelkie skaleczenia, otarcia czy pęknięcia naskórka należy jak najszybciej dezynfekować i zabezpieczać opatrunkiem, aby utrudnić wirusowi wniknięcie. U osób, które już mają kurzajki, ważne jest, aby ich nie drapać, nie skubać ani nie próbować samodzielnie usuwać. Takie działania mogą prowadzić do rozprzestrzenienia wirusa na inne części ciała lub do zakażenia innych osób. W przypadku pojawienia się kurzajek, należy skonsultować się z lekarzem lub farmaceutą, który doradzi odpowiednią metodę leczenia i pomoże zapobiec nawrotom infekcji.
Jak kurzajki mogą pojawić się na stopach i dlaczego bywają bolesne
Kurzajki na stopach, zwane kurzajkami podeszwowymi, pojawiają się w wyniku infekcji wirusem HPV, który wnika do skóry przez drobne uszkodzenia naskórka, często niewidoczne gołym okiem. Stopy, ze względu na ciągły ucisk podczas chodzenia i noszenie obuwia, są szczególnie narażone na powstawanie mikrourazów. Wilgotne i ciepłe środowisko wewnątrz butów stanowi idealne warunki do rozwoju wirusa. Wirusy HPV często bytują na podłogach w miejscach publicznych, takich jak baseny, szatnie czy siłownie, dlatego chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji.
Bolesność kurzajek podeszwowych wynika przede wszystkim z ich lokalizacji i sposobu wzrostu. W przeciwieństwie do kurzajek na innych częściach ciała, które często rosną na zewnątrz, kurzajki na stopach zazwyczaj wrastają do środka, w głąb skóry, pod wpływem nacisku podczas stania i chodzenia. Proces ten prowadzi do powstania twardego, zrogowaciałego naskórka nad kurzajką, który uciska zakończenia nerwowe, powodując ból. Dodatkowo, kurzajki podeszwowe często mają charakterystyczne czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Te małe naczynia mogą być drażnione przez ucisk i ruchy stóp, co również przyczynia się do odczuwania bólu. Czasami kurzajki podeszwowe mogą występować w grupach, tworząc tzw. mozaikowe kurzajki, które są jeszcze bardziej bolesne i trudniejsze do leczenia.
Jak rozwija się kurzajka i jak długo trwa jej obecność na skórze
Rozwój kurzajki jest procesem stopniowym, który rozpoczyna się od momentu wniknięcia wirusa HPV do organizmu. Po zakażeniu, wirus namnaża się w komórkach naskórka, co prowadzi do ich nieprawidłowego podziału i wzrostu. Początkowo może nie być widocznych żadnych zmian, ponieważ okres inkubacji wirusa może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus jest już obecny w skórze i przygotowuje się do wywołania widocznej zmiany.
Pierwszym objawem pojawienia się kurzajki jest zazwyczaj niewielka, twarda grudka o nierównej powierzchni. Z czasem, jeśli infekcja nie zostanie zahamowana przez układ odpornościowy, grudka ta będzie stopniowo rosła, przybierając charakterystyczny wygląd brodawki. Czas trwania obecności kurzajki na skórze jest bardzo zróżnicowany i zależy od wielu czynników, w tym od typu wirusa HPV, lokalizacji kurzajki, a przede wszystkim od siły układu odpornościowego danej osoby. U niektórych osób kurzajki mogą ustąpić samoistnie w ciągu kilku miesięcy lub lat, gdy organizm skutecznie zwalczy wirusa. U innych mogą utrzymywać się przez wiele lat, a nawet nawracać po leczeniu, jeśli wirus nie zostanie całkowicie wyeliminowany.
Możliwe powikłania związane z nieleczonymi kurzajkami i ich konsekwencje
Chociaż kurzajki zazwyczaj nie stanowią poważnego zagrożenia dla zdrowia, ich nieleczenie może prowadzić do szeregu nieprzyjemnych konsekwencji i powikłań. Przede wszystkim, nieleczone kurzajki mają tendencję do powiększania się i mnożenia. Jedna kurzajka może łatwo zainfekować sąsiednie obszary skóry, prowadząc do powstania grupy brodawek, co znacząco utrudnia ich późniejsze leczenie i zwiększa ryzyko bliznowacenia. Szczególnie uciążliwe są kurzajki na stopach, które mogą powodować przewlekły ból i utrudniać codzienne funkcjonowanie, prowadząc do zmian w sposobie chodzenia i potencjalnych problemów z kręgosłupem czy stawami w dłuższej perspektywie.
Nieleczone kurzajki mogą również prowadzić do wtórnych infekcji bakteryjnych. Drapanie lub uszkadzanie brodawek, co często zdarza się, gdy są one drażniące lub bolesne, otwiera drogę dla bakterii. Takie infekcje mogą wymagać leczenia antybiotykami i mogą pozostawić po sobie blizny. W rzadkich przypadkach, niektóre typy wirusa HPV, zwłaszcza te przenoszone drogą płciową i powodujące brodawki w okolicy narządów płciowych, mogą zwiększać ryzyko rozwoju nowotworów, takich jak rak szyjki macicy, prącia czy odbytu. Dlatego też, zwłaszcza w przypadku brodawek zlokalizowanych w obszarach intymnych, konsultacja z lekarzem jest absolutnie niezbędna.
Kiedy zgłosić się do lekarza w sprawie kurzajek i jakie metody leczenia istnieją
W większości przypadków kurzajki można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty w aptekach. Jednak istnieją pewne sytuacje, w których konsultacja z lekarzem jest wskazana, a nawet konieczna. Jeśli kurzajka pojawiła się na twarzy lub w okolicy narządów płciowych, zawsze należy udać się do lekarza. W tych miejscach skóra jest delikatniejsza, a nieprawidłowe leczenie może prowadzić do bliznowacenia lub innych powikłań. Również w przypadku, gdy kurzajka jest bardzo duża, szybko rośnie, krwawi, zmienia kolor lub kształt, należy niezwłocznie skonsultować się z lekarzem, ponieważ może to sugerować inne schorzenie, a nawet nowotwór.
Do lekarza należy zgłosić się również wtedy, gdy kurzajki są liczne, bolesne lub utrudniają codzienne funkcjonowanie, a domowe metody leczenia okazują się nieskuteczne. Lekarz, w zależności od rodzaju i lokalizacji kurzajki, może zaproponować różne metody leczenia. Do najczęściej stosowanych należą: krioterapia (wymrażanie kurzajki ciekłym azotem), elektrokoagulacja (wypalanie prądem), laseroterapia (usuwanie kurzajki za pomocą lasera), a także leczenie farmakologiczne przy użyciu preparatów z kwasem salicylowym lub innymi substancjami keratolitycznymi. W niektórych przypadkach lekarz może również zastosować terapię immunologiczną, stymulującą układ odpornościowy do walki z wirusem HPV.