Kurzajki, znane również jako brodawki, to częste zmiany skórne, które mogą pojawić się w różnych miejscach na ciele. Choć zazwyczaj niegroźne, bywają uciążliwe i estetycznie niepożądane. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Prowadzi to do głębszego zrozumienia biologii tych zmian i pozwala na bardziej świadome podejście do higieny osobistej oraz unikania sytuacji sprzyjających ich rozwojowi.
Głównym winowajcą odpowiedzialnym za powstawanie kurzajek jest wirus brodawczaka ludzkiego, znany pod skrótem HPV (ang. Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a każda z nich ma tendencję do infekowania określonych obszarów skóry. Niektóre typy HPV preferują skórę dłoni i stóp, powodując powszechne brodawki, podczas gdy inne mogą atakować okolice narządów płciowych, prowadząc do tzw. kłykcin kończystych. Warto podkreślić, że wirus HPV jest niezwykle powszechny i większość ludzi w ciągu swojego życia miała z nim styczność, choć nie zawsze prowadzi to do widocznych zmian skórnych. Odporność organizmu odgrywa tu kluczową rolę w zapobieganiu rozwojowi infekcji.
Infekcja HPV przenosi się poprzez bezpośredni kontakt skóra do skóry lub kontakt z zainfekowanymi powierzchniami. Miejsca publiczne o podwyższonej wilgotności i cieple, takie jak baseny, sauny, szatnie czy sale gimnastyczne, stanowią idealne środowisko dla przetrwania i rozprzestrzeniania się wirusa. Nawet drobne skaleczenia, zadrapania czy otarcia naskórka mogą ułatwić wirusowi wniknięcie do organizmu. Dlatego też, dbanie o higienę stóp, noszenie obuwia ochronnego w miejscach publicznych oraz unikanie dzielenia się ręcznikami czy innymi osobistymi przedmiotami jest niezwykle ważne w profilaktyce przeciwbrodawczakowej.
Wirus HPV jako główna przyczyna powstawania kurzajek
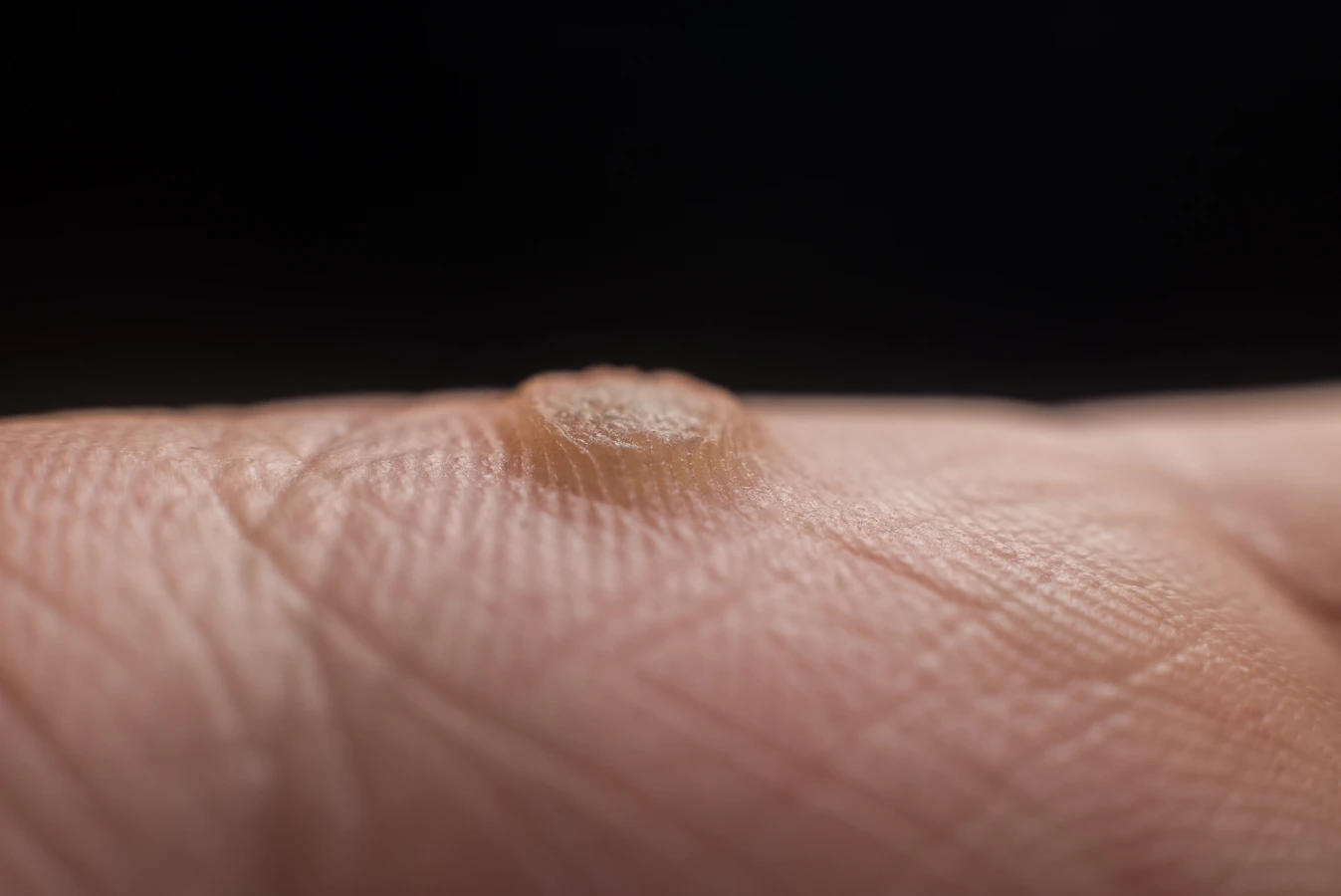
Wirus brodawczaka ludzkiego (HPV) jest patogenem, który atakuje komórki naskórka, prowadząc do ich niekontrolowanego namnażania. To właśnie ten nadmierny wzrost komórek tworzy charakterystyczną, nierówną powierzchnię kurzajki. Istnieje ponad sto typów wirusa HPV, a ich zróżnicowanie przekłada się na różne rodzaje brodawek, które mogą pojawić się na ciele. Niektóre typy są łagodniejsze i powodują powierzchowne zmiany, podczas gdy inne mogą być bardziej agresywne i związane z wyższym ryzykiem rozwoju nowotworów, zwłaszcza w przypadku infekcji okolic narządów płciowych.
Cykl życia wirusa HPV jest ściśle związany z procesem różnicowania się komórek naskórka. Kiedy wirus wniknie do organizmu, zazwyczaj przez niewielkie uszkodzenie skóry, infekuje komórki podstawnej warstwy naskórka. Wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza lub pozostaje w niej w formie episomalnej. Z czasem, gdy zainfekowane komórki migrują w kierunku powierzchni skóry, wirus zaczyna się namnażać i produkować białka wirusowe, które stymulują komórki do podziałów i powodują ich hiperplazję. To właśnie ten proces prowadzi do powstania widocznej brodawki. Czas inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co utrudnia precyzyjne określenie źródła infekcji.
Ważne jest, aby zrozumieć, że obecność wirusa HPV nie zawsze oznacza natychmiastowe pojawienie się kurzajek. Układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczyć wirusa i zapobiec rozwojowi zmian skórnych. Jednak w sytuacjach osłabienia odporności, na przykład podczas choroby, stresu, niedoborów żywieniowych, czy przyjmowania leków immunosupresyjnych, wirus może zacząć się aktywnie namnażać, prowadząc do powstania brodawek. Dlatego też, osoby z obniżoną odpornością są bardziej podatne na infekcje HPV i mogą częściej doświadczać nawrotów kurzajek.
Czynniki sprzyjające zakażeniu wirusem HPV
Chociaż wirus HPV jest główną przyczyną kurzajek, istnieje szereg czynników, które zwiększają ryzyko zakażenia i rozwoju zmian skórnych. Jednym z kluczowych czynników jest osłabienie bariery ochronnej skóry. Drobne skaleczenia, zadrapania, otarcia, a nawet ukąszenia owadów, stanowią bramę dla wirusa, umożliwiając mu wniknięcie do głębszych warstw naskórka. Regularne poddawanie skóry urazom, na przykład podczas pracy fizycznej, uprawiania sportów kontaktowych, czy nawet noszenia niewygodnego obuwia, może zwiększać podatność na infekcję.
Kolejnym istotnym czynnikiem jest kontakt z wirusem w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Baseny, sauny, łaźnie, siłownie, szatnie, a także wspólne prysznice, to miejsca, w których wirus HPV może przetrwać na wilgotnych powierzchniach. Wirus jest odporny na chlor, dlatego nawet dobrze utrzymane baseny nie gwarantują stuprocentowego bezpieczeństwa. Noszenie obuwia ochronnego, takiego jak klapki, w tych miejscach jest niezwykle ważne, aby zminimalizować ryzyko kontaktu z wirusem. Dodatkowo, dzielenie się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku może stanowić drogę transmisji wirusa.
Warto również wspomnieć o wpływie stanu zdrowia ogólnego na podatność na infekcje HPV. Osoby z obniżoną odpornością, spowodowaną chorobami przewlekłymi (np. cukrzyca, HIV), leczeniem immunosupresyjnym (np. po przeszczepach narządów, w leczeniu chorób autoimmunologicznych) lub niedoborami żywieniowymi, są bardziej narażone na zakażenie i rozwój uporczywych, trudnych do leczenia kurzajek. Długotrwały stres, który również negatywnie wpływa na układ odpornościowy, może potęgować tę podatność. W takich przypadkach, wzmocnienie odporności poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu może być istotnym elementem profilaktyki.
Istotne czynniki sprzyjające zakażeniu wirusem HPV obejmują:
- Osłabienie bariery ochronnej skóry (drobne urazy, skaleczenia, otarcia).
- Kontakt z wirusem w miejscach publicznych o podwyższonej wilgotności (baseny, sauny, szatnie, siłownie).
- Niewłaściwa higiena osobista i korzystanie z przedmiotów wspólnego użytku.
- Obniżona odporność organizmu (choroby przewlekłe, leczenie immunosupresyjne, niedobory żywieniowe, stres).
- Długotrwałe narażenie na wilgoć, co może macerować skórę i ułatwiać wnikanie wirusa.
- Noszenie ciasnego obuwia, które może powodować otarcia i zwiększać potliwość stóp.
Różne rodzaje kurzajek wynikające z zakażenia HPV
Wirus brodawczaka ludzkiego (HPV) jest niezwykle zróżnicowany, co przekłada się na różnorodność kurzajek, które mogą pojawić się na skórze. Każdy typ wirusa ma pewne predyspozycje do infekowania konkretnych obszarów ciała i wywoływania charakterystycznych zmian. Poznanie tych różnic pomaga w prawidłowej diagnozie i wyborze odpowiedniej metody leczenia. To właśnie specyfika wirusa decyduje o wyglądzie, lokalizacji i objawach danej kurzajki.
Najczęściej spotykanym rodzajem są brodawki zwykłe, potocznie nazywane kurzajkami. Zazwyczaj pojawiają się na palcach rąk, dłoniach, a także na łokciach i kolanach. Mają szorstką, nierówną powierzchnię, często przypominającą kalafior. Mogą być pojedyncze lub występować w skupiskach. Czasem mogą być bolesne, szczególnie jeśli uciskają na nerwy lub znajdują się w miejscach narażonych na otarcia.
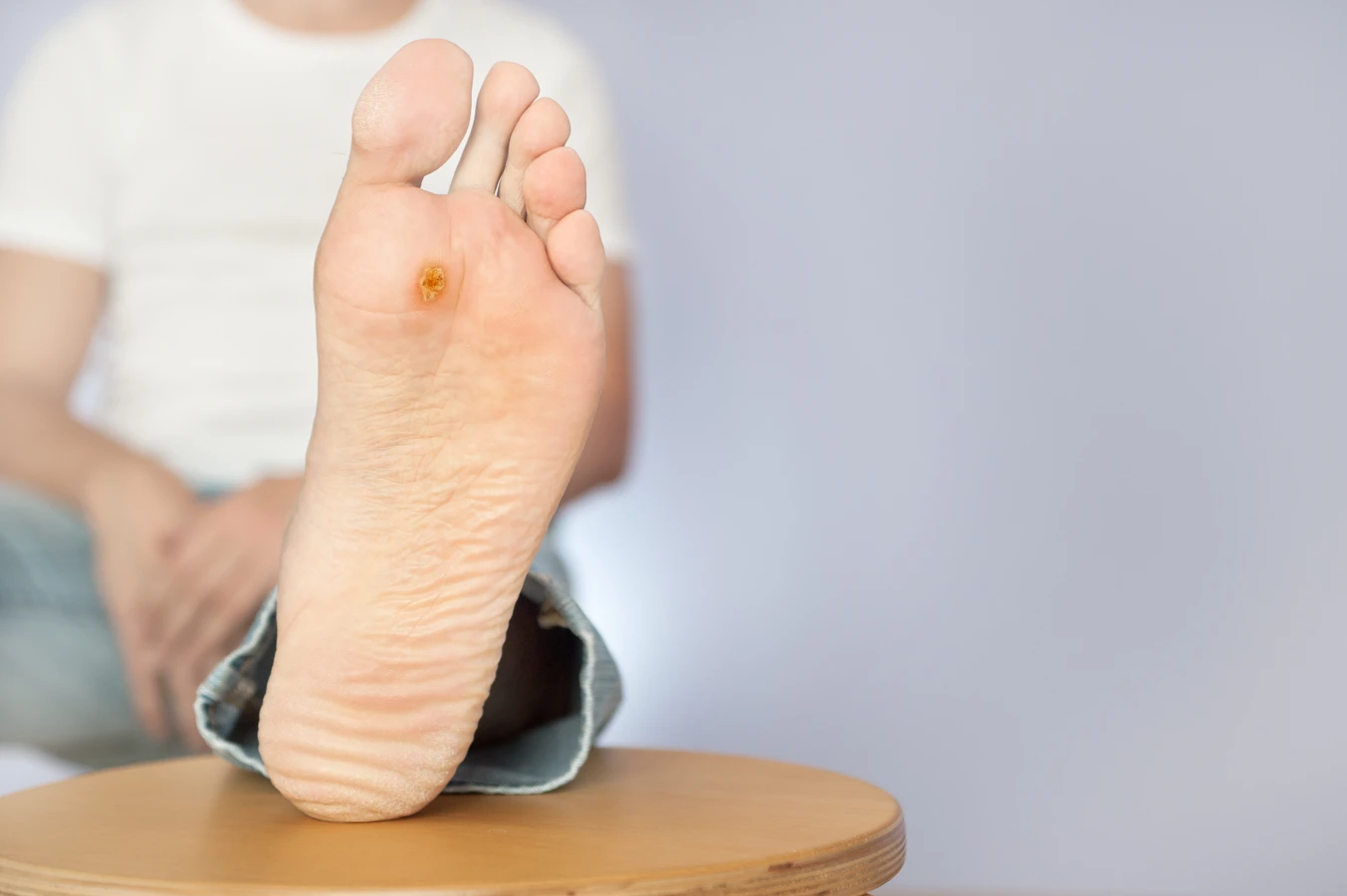
Brodawki podeszwowe to kolejny powszechny typ, który atakuje skórę stóp. Zazwyczaj są one spłaszczone i wrastają do wewnątrz, co jest spowodowane naciskiem podczas chodzenia. Mogą być bardzo bolesne, utrudniając normalne funkcjonowanie. Często pokryte są zrogowaciałą skórą, a pod jej powierzchnią można dostrzec drobne czarne punkciki, będące zamkniętymi naczyniami krwionośnymi. Brodawki stóp są szczególnie trudne do zidentyfikowania i odróżnienia od odcisków, dlatego często wymagają konsultacji lekarskiej.
Inne rodzaje kurzajek, choć rzadsze, również zasługują na uwagę:
- Brodawki płaskie: Mniejsze, gładkie i często występujące w większych grupach, zazwyczaj na grzbietach dłoni, twarzy i nogach. Mają lekko uniesioną, płaską powierzchnię i mogą mieć kolor skóry lub być lekko brązowe.
- Brodawki nitkowate: Długie, cienkie i wąskie wyrostki, często pojawiające się w okolicy ust, nosa, szyi i pod pachami. Są one zazwyczaj łagodniejsze i niegroźne, choć mogą być uciążliwe.
- Brodawki okołopaznokciowe: Rozwijają się wokół paznokci dłoni i stóp, mogą być bolesne i utrudniać czynności manualne. Czasem mogą prowadzić do infekcji bakteryjnych.
- Kłykciny kończyste: Są to brodawki weneryczne, przenoszone drogą płciową. Pojawiają się w okolicy narządów płciowych i odbytu. Wymagają specjalistycznego leczenia i konsultacji lekarskiej, ponieważ niektóre typy HPV związane z kłykcinami mogą zwiększać ryzyko raka.
Jak dochodzi do przeniesienia wirusa HPV
Przeniesienie wirusa HPV, który jest przyczyną kurzajek, odbywa się głównie poprzez bezpośredni kontakt z zainfekowaną skórą. Wirus znajduje się na powierzchni skóry osoby zakażonej, nawet jeśli nie ma widocznych zmian brodawczakowych. Dotyk zainfekowanej osoby, przytulenie, czy podanie ręki może być wystarczające do przekazania wirusa, jeśli na naszej skórze znajduje się mikrouszkodzenie.
Środowisko zewnętrzne odgrywa znaczącą rolę w transmisji wirusa. Miejsca publiczne o podwyższonej wilgotności i cieple są idealnym środowiskiem dla wirusa HPV. Wirus może przetrwać na mokrych powierzchniach, takich jak podłogi w łazienkach, kabiny prysznicowe, czy miejsca wokół basenów. Dlatego też, chodzenie boso w takich miejscach, zwłaszcza przy obecności skaleczeń czy otarć na stopach, znacznie zwiększa ryzyko zakażenia. Wirus może być również przenoszony przez przedmioty, które miały kontakt z zainfekowaną skórą, takie jak ręczniki, ubrania, czy narzędzia do manicure.
Samodzielne przenoszenie wirusa, czyli tzw. autoinfekcja, jest również możliwe. Jeśli osoba ma kurzajki na jednej części ciała, np. na dłoni, i dotknie innych obszarów skóry, np. twarzy czy nóg, może doprowadzić do pojawienia się nowych brodawek. Drapanie lub skubanie istniejących kurzajek może również prowadzić do rozsiewania wirusa i powstawania nowych zmian. Dlatego tak ważne jest, aby unikać dotykania, drapania i usuwania kurzajek na własną rękę, bez konsultacji z lekarzem.
Kluczowe drogi przenoszenia wirusa HPV:
- Bezpośredni kontakt skóra do skóry z osobą zakażoną.
- Kontakt z zainfekowanymi powierzchniami w miejscach publicznych (baseny, sauny, szatnie, siłownie).
- Korzystanie z przedmiotów osobistego użytku osób zakażonych (ręczniki, golarki, obuwie).
- Autoinfekcja, czyli przeniesienie wirusa z jednej części ciała na inną.
- Droga płciowa, prowadząca do powstania kłykcin kończystych.
Profilaktyka i zapobieganie powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się głównie na minimalizowaniu kontaktu z wirusem HPV i utrzymywaniu silnego układu odpornościowego. Podstawą jest dbanie o higienę osobistą, która odgrywa kluczową rolę w ograniczaniu rozprzestrzeniania się wirusa. Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z miejsc publicznych lub kontakcie z osobami, które mogą być zakażone, jest niezwykle ważne.
W miejscach publicznych o podwyższonym ryzyku, takich jak baseny, sauny, czy siłownie, należy bezwzględnie stosować środki ochrony. Noszenie klapków lub innego obuwia ochronnego na stopach zapobiega bezpośredniemu kontaktowi z potencjalnie zainfekowanymi powierzchniami. Po skorzystaniu z takich miejsc zaleca się dokładne umycie i osuszenie skóry, zwłaszcza stóp, aby utrzymać ją w dobrej kondycji i zapobiec maceracji, która ułatwia wnikanie wirusów.
Utrzymanie zdrowego stylu życia ma niebagatelny wpływ na zdolność organizmu do walki z wirusami. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu wzmacniają układ odpornościowy. Silny organizm jest w stanie skuteczniej zwalczać wirusa HPV i zapobiegać rozwojowi kurzajek lub ograniczać ich nawroty. W przypadku stwierdzenia obniżonej odporności, warto skonsultować się z lekarzem w celu zidentyfikowania przyczyny i wdrożenia odpowiedniego leczenia.
Dodatkowe wskazówki dotyczące profilaktyki:
- Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki, ubrania, golarki czy narzędzia do paznokci.
- Natychmiast opatruj wszelkie skaleczenia, zadrapania czy otarcia na skórze, aby zapobiec wnikaniu wirusa.
- Unikaj drapania, skubania lub wyciskania kurzajek, aby nie doprowadzić do rozsiewania wirusa i powstawania nowych zmian.
- W przypadku brodawek na stopach, regularnie stosuj preparaty nawilżające i utrzymuj skórę w dobrym stanie.
- Rozważ szczepienie przeciwko HPV, które może chronić przed najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi nie tylko za kurzajki, ale także za niektóre rodzaje nowotworów.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Choć kurzajki są zazwyczaj niegroźnymi zmianami skórnymi, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. W przypadku wątpliwości co do charakteru zmiany skórnej, czyli czy jest to faktycznie kurzajka, czy coś innego, należy udać się do lekarza pierwszego kontaktu lub dermatologa. Niektóre inne schorzenia skóry mogą przypominać brodawki, a ich nieprawidłowe leczenie może być szkodliwe.
Szczególną ostrożność należy zachować w przypadku pojawienia się zmian w okolicach intymnych. Brodawki w tych obszarach, znane jako kłykciny kończyste, mogą być przenoszone drogą płciową i wymagać specjalistycznego leczenia. Niektóre typy wirusa HPV odpowiedzialne za kłykciny mogą zwiększać ryzyko rozwoju nowotworów, dlatego ważne jest, aby jak najszybciej skonsultować się z lekarzem w celu postawienia prawidłowej diagnozy i wdrożenia odpowiedniego leczenia.
Są również inne sytuacje, w których wizyta u lekarza jest zalecana. Jeśli kurzajki są bardzo liczne, rozległe, bolesne, krwawią lub powodują znaczny dyskomfort i utrudniają codzienne funkcjonowanie, lekarz może zaproponować bardziej skuteczne metody leczenia niż te dostępne bez recepty. Osoby z osłabionym układem odpornościowym, cukrzycą, czy innymi chorobami przewlekłymi, powinny szczególnie uważać i konsultować wszelkie zmiany skórne z lekarzem, ponieważ kurzajki mogą być u nich trudniejsze do leczenia i bardziej skłonne do nawrotów.
Sytuacje wymagające konsultacji lekarskiej:
- Wątpliwości co do charakteru zmiany skórnej.
- Pojawienie się brodawek w okolicy narządów płciowych lub odbytu (kłykciny kończyste).
- Bardzo liczne, rozległe lub bolesne kurzajki.
- Kurzajki, które krwawią, sączą się lub wykazują inne niepokojące objawy.
- Brak poprawy po zastosowaniu domowych metod leczenia.
- Osoby z obniżoną odpornością, cukrzycą lub innymi chorobami przewlekłymi.
- Zmiany skórne, które szybko się rozprzestrzeniają lub nawracają.